Renacer en una UCI
Más de 4.300 personas pasan cada año por las ocho unidades de críticos de la región y el 90% se recuperan. Seis enfermos relatan su experiencia y cómo los sacaron adelante allí cuando parecía imposible
Antonio Vera apenas recuerda nada de su paso por la Unidad de Cuidados Intensivos (UCI) y menos aún de los momentos más críticos, esos en los que el equipo que le trataba tuvo que emplearse a fondo y su familia le contó que estuvo «más pallá que pacá»; más muerto que vivo. Pasó 13 días en la UCI del Hospital Universitario de Badajoz por traumatismo craneoencefálico y desplazamiento de los órganos a raíz de un accidente de tráfico en 2019. «Un coche invadió mi carril en la carretera de Villanueva de la Serena a Castuera y fue un choque frontal», recuerda. Fueron 13 días en los que la familia estuvo en vilo, viéndole sedado y conectado a máquinas y tubos que parecía que le mantenían con vida de forma artificial. «Yo solo tengo recuerdos de los tres últimos días, ya despierto; y solo tengo buenas palabras para los que me atendieron y lograron que esté aquí», dice al otro lado del teléfono.
El accidente le trastocó los planes y tres años después sigue de baja por las secuelas en un pie, camina con la ayuda de muletas y no arbitrará más partidos de fútbol; pero los cuidados en ese momento crítico le sacaron adelante. «Ya no puedo ser árbitro, pero sí entrenador; estoy sacando los títulos», cuenta. La inmensa mayoría de las veces, las UCI son esos servicios en los que la vida acaba resurgiendo, aunque se trastoque algo del guion.

Antonio Vera, en los campos de fútbol de Villanueva de la Serena, aún con muletas.
«La mortalidad en esta UCI está entre el 10% y el 15%», dice Luis López Sánchez, Jefe de Servicio de Medicina Intensiva del Complejo Hospitalario Universitario de Badajoz. Entre el 85% y el 90% de los pacientes se recuperan, en ocasiones tras meses de tratamientos muy agresivos, una estrecha vigilancia las 24 horas y momentos críticos en los que parece que el paciente se irá. Y algunos se van, pero en los últimos 20 años se ha reducido esa posibilidad a la mitad. Casi nueve de cada diez personas que llegan a la UCI se recuperan.
«Vienen con una patología crítica o potencialmente crítica, pero potencialmente recuperable», apunta López Sánchez sobre la singularidad de los casos que tratan. «No son enfermos terminales, siempre hay algún resquicio, por pequeño que sea, de curarlos; y eso abordamos», dice. El paciente tipo es el de accidentes de tráfico, como Antonio Vera; pero también infartos; y en los años de la pandemia, el paciente con covid que llegó a saturar estos servicios. «Fue una situación muy compleja por el desconocimiento que había y el drama que suponía la cantidad de muertes que se producían», recuerda López Sánchez.
Justo al inicio de la pandemia fue cuando este intensivista con más de 30 años de experiencia en el servicio se puso al frente de la UCI pacense. «De esa época me quedo con que descubrimos que la mejor forma de trabajar era en equipo, de manera muy coordinada con la enfermería, los auxiliares, los celadores o los equipos de limpieza», resalta. «Somos una cadena y esto solo funciona con todos y con buena comunicación, incide igualmente Manuel Robles, jefe de sección de la UCI del Hospital Universitario de Badajoz.
El estallido de la pandemia
Otra cosa fue gestionar la incertidumbre en el estallido de las sucesivas oleadas, y las muertes, demasiadas siempre. «Lo hicimos bien, aunque es verdad que la ola importante nos llegó a nosotros en diciembre de 2021, más tarde que a otras zonas, y eso nos permitió trabajar con la sensación de que pisábamos más seguros porque se conocía mejor el abordaje de la enfermedad», recuerda. No se llegó al colapso, pero sí hubo que añadir 20 camas más a las 30 existentes ahora, habilitar una zona externa a la UCI y apoyare en otras especialidades, como Neumología, para atender el volumen de casos. La covid ha dejado muchas lecciones a un lado y otro de las UCI.
Emilio Jesús Correa fue «el gran logro» del equipo de medicina intensiva de Cáceres en pleno estallido de la pandemia. Entró allí el 14 de marzo de 2020; pasó 92 días ingresado y fue el primer paciente extubado con éxito. Sobrevivió. «Hubo muchos días en los que no apostaban por mí, en los que pensaban que no saldría adelante. Llamaban a mi hermana y le decían que no pasaba de esa noche. Eso ocurrió al menos en tres o cuatro ocasiones», dice. Pero los médicos probaron con él todos los tratamientos que iban llegando, ya fueran medicinas o técnicas; unos funcionaban y otros no. «Siempre se evalúa el beneficio-riesgo que hay para el paciente, y si el beneficio es mayor, se hace, aunque pueda haber alguna secuela», dice Luis López Sánchez sobre la filosofía que aplican en estas unidades para que la vida se imponga.

Emilio José Correa en Cáceres, donde vive. Pasó 92 días en la UCI por covid.
Correa, por ejemplo, fue el primer paciente al que colocaron en la posición decúbito supino (boca abajo) porque les dijeron que «parecía que funcionaba» desde un hospital de Madrid, donde la pandemia estaba desbocada y estaban experimentando más con los tratamientos. Es la posición que luego comenzó a extenderse para los enfermos con neumonía bilateral y la que probablemente acabó salvando su vida. «No me pueden quedar ya muchas más vidas, he agotado unas cuantas en esto», afirma con ironía Correa.
Al mismo tiempo también ocupó una de las camas de esa misma UCI el médico Clarencio Cebrián. Había pasado varios días ingresado en el hospital San Pedro de Alcántara de Cáceres, hasta que empeoró. En la UCI estuvo 34 días sedado y conectado a un respirador. Cuando despertó desconocía qué había pasado y recuerda los esfuerzos del personal por hacerle llevadera la soledad. «No teníamos a la familia y era el personal de la unidad el que te afeitaba, y también el que te daba todo el cariño que no podían darte los tuyos. Te daban la mano o una muestra de afecto, te hablaban o te traían su propia tablet par poder hablar con la familia», resalta.

Clarencio Cebrián y su mujer María José Andrada, de paseo.
Otra cosa fueron las secuelas de los días de UCI y la propia enfermedad. Salió del hospital en silla de ruedas y con oxígeno: «no podía ni abrir la tapa del yogur», dice de los efectos de los días que pasó inmóvil. Pero dos años de después hace cada mañana 12 kilómetros caminando y en su casa solo hay palabras de agradecimiento a pesar de los duros momentos que vivieron en la distancia en pleno confinamiento. «Nos decían lo que había, que estaba complicado, pero también que estaban volcados en sacarlo adelante. Se portaron de maravilla», recalca María José Andrada, la mujer.
La angustia de las familias por la crítica situación hace que la relación de los profesionales de UCI no sea siempre fácil. «Nunca he querido hacer otra especialidad que no sea esta; pero es cierto que es dura porque los pacientes están muy mal y el trato con la familia es complicado», dice María Álvarez, residente de tercer año en la unidad de críticos de Badajoz.
«Trabajamos diariamente entre la vida y la muerte; pero sin duda es una especialidad muy reconfortante porque al final aquí salvamos vidas a diario; literalmente», insiste.
¿Lo peor? «Las noches», reconoce la médica. El resto del personal sanitario lo corrobora, porque son pacientes que requieren vigilancia y atención las 24 horas. «Aquí en las guardias no se para», advierte María Álvarez.
Ocho unidades
En Extremadura hay ocho Unidades de Cuidados Intensivos (UCI) en los complejos hospitalarios de Badajoz (Hospital Universitario, Perpetuo Socorro y Materno Infantil) y Cáceres (Hospital Universitario y San Pedro de Alcántara), además de los hospitales de Mérida, Plasencia y Don Benito-Villanueva. El hospital de Llerena-Zafra deriva a los pacientes que requieren UCI a Badajoz. Además hay otras dos unidades ‘intermedias’ especializadas en áreas concretas: en el hospital San Pedro de Alcántara (Cáceres) está la Unidad de Cuidados Respiratorios Intermedios (UCRI) y la Unidad de Cuidados Cardiológicos está en el Hospital de Zafra.
Según los datos del SES, la plantilla de estos servicios está compuesta por 290 personas de las que 59 son médicos especializados en medicina intensiva, 136 enfermeras, 93 auxiliares de enfermería y dos fisioterapeutas. A estos perfiles, López añade otros dos que no aparecen en esos datos del SES: «en estas unidades hay también celadores y personal de limpieza, y su trabajo es esencial», recalca. Porque alguien tiene que trasladar al paciente, y antes de que llegue a la habitación hay que desinfectarla y limpiarla a fondo «y rápido» en muchos casos. «Esto es una cadena; si ellos corren, nosotras también tenemos que correr. Somos un eslabón más», dice Nancy García, una de las limpiadoras de la UCI del Universitario de Badajoz. Y hay días en los que toca correr mucho.
En la UCI del Hospital Universitario de Badajoz hay en esa mañana del 30 de noviembre 16 pacientes ingresados entre sus dos unidades. Es la ocupación media normal (en torno al 70% porque aunque hay 30 camas, solo 22 están dotadas específicamente con todos los equipos para atender a pacientes en estado crítico) y ya cuentan con que habrá pacientes que pasarán ese día a la planta y otros que llegarán tras una cirugía. Lo acaban de ver en la reunión matinal que el equipo de UCI al completo mantiene cada jornada en la sala polivalente nada más llegar, a las 8.30 horas. En ella el equipo que ha estado de guardia explica la evolución de los enfermos durante la noche, si han tenido alguna complicación o si los médicos o los equipos de enfermería han tenido algún problema. Una pizarra con la disposición de las camas en cada unidad les permite ubicar a cada uno de los enfermos y visualizar la disponibilidad que habrá una vez que den altas y lleguen los que ese prevén por las cirugías.
Acaban de terminar esa reunión y están a punto de comenzar la segunda parte de la jornada: la ronda por cada unidad para aplicar los tratamientos a los pacientes. Luego, a las 13.00 horas permitirán a los familiares de los enfermos entrar a visitarles; y a partir de las 15.00 horas, la mayoría del equipo se marchará y se quedará únicamente hasta la mañana siguiente en cada unidad el dispositivo de guardia, compuesto por un médico intensivista, un adjunto, cuatro enfermeras, cuatro auxiliares de enfermería y un celador.
«No es triste»
Van a comenzar las rondas y los equipos se distribuyen el trabajo. Van rotando en los pacientes asignados. No hay carreras en los pasillos y sí un silencio lógico pero que abruma a los que desconocen ese espacio dominado por los pitidos de las máquinas que asisten a los enfermos y les sujetan también a la vida. Alguna vez ese pitido se acelera. Pasa algo. Toca correr, pero es solo un susto. Vuelta a la calma. Entre el equipo de UCI recalcan que aquello «no es un sitio triste y tampoco un sitio en el que la gente venga a morir», insisten.
En lo segundo les avalan los datos y en lo primero la buena sintonía que se palpa en el puesto de control de una de las unidades; el equipo es piña y las charlas de los compañeros rompen esa quietud. Un sonómetro preside ese espacio: no debe rebasar los 40 decibelios para garantizar el bienestar de los enfermos.
De momento es una jornada tranquila «pero aquí nunca sabes cuándo vas a tener que correr», apunta el jefe de la unidad. Unas veces es porque la situación de un paciente se complica de forma repentina, otras porque entra un paciente de una operación que se complica más de lo previsto o que llega a través de servicio de Urgencias.
Con Alejandro Carrasco hubo que correr y mucho en los 20 días que estuvo en coma ingresado en esa UCI pacense. Llegó procedente del centro de salud de Gévora. Fue el 8 de enero de 2020. Su madre le había llevado allí desde Novelda del Guadiana, donde viven, porque en cuestión de minutos este adolescente que tenía entonces 17 años perdió toda la movilidad de su cuerpo. «Comenzó diciendo que se le dormía la mano y luego lo mismo con una pierna», recuerda Anabel Guerra, la madre. Ya tuvo que ayudar a su hijo a entrar en el coche porque se movía con dificultad; y al salir del vehículo fue necesario cogerlo porque el adolescente no sentía ningún miembro. Del centro de salud lo llevaron directamente al Hospital Universitario de Badajoz y allí siguieron las carreras. Su caso lo recuerda aún nítidamente el personal de la UCI. «Es uno de esos que te cala, por la gravedad de la situación y por la edad del paciente», recuerdan.

Alejandro Guerrero, en el centro en silla de ruedas, con el equipo de UCI de Badajoz.
Esa misma noche lo intubaron y entró en coma por una mielitis cruzada que había afectado a la zona de la vértebra C2, la zona más alta de la médula; de ahí que le paralizara todo el cuerpo. «Varias veces pensaron que no lograrían que saliera adelante y de hecho llegaron a darle la extremaunción; pero recuerdo que uno de los médicos internistas nos insistía en que sí o sí él iba a sacarlo adelante; aunque también nos reconocía que su situación era muy complicada», recuerda la madre sobre el crítico estado en el que estaba su hijo y la congoja de la familia. Y Alejandro finalmente acabó renaciendo en una UCI de Toledo tras su paso inicial por Badajoz. «Impresionaba entrar y verlo lleno de cables y con el respirador; trajeron de Madrid una máquina de ECMO que filtraba permanentemente su sangre» cuenta la mujer.
De la UCI pacense pasó a los 20 días a la del Hospital de Parapléjicos manchego, especializada en su patología y en la rehabilitación que iba a necesitar después. La mielitis le dejó una discapacidad del 81% y una tetraplejia para la que hace rehabilitación diaria en los centros de Casa Verde y Cocemfe. «Alejandro no puede escribir y es dependiente; aunque pero va dando pasos ya con ayuda. Nos cambió la vida, pero es tan guerrero como su apellido, y está aquí gracias a su esfuerzo y al trabajo que hicieron también en esas UCI con él», dice a modo de agradecimiento. Lleva esa gratitud por delante y fue la que le trasladó también a los que le atendieron en Badajoz al volver de Toledo un año después. «Fuimos a visitarles porque estamos muy agradecidos. Es que mejor no se pudieron portar; no puedo decir otra cosa que no sea eso», recalca.
El padre de Remedios Montañés llevó a los trabajadores de la planta una placa de agradecimiento por los cuidados que había recibido allí su hija durante los 20 días que estuvo en la UCI haciendo equilibrios entre la vida a la muerte. Lo primero que le dijeron los médicos del servicio a su familia es que a la joven «le quedaban unas horas» y que lo más probable era «que no saliera adelante». Fueron en total 70 días ingresada allí, pero al final sí que logro salir. La familia dice que fue «la niña milagro».
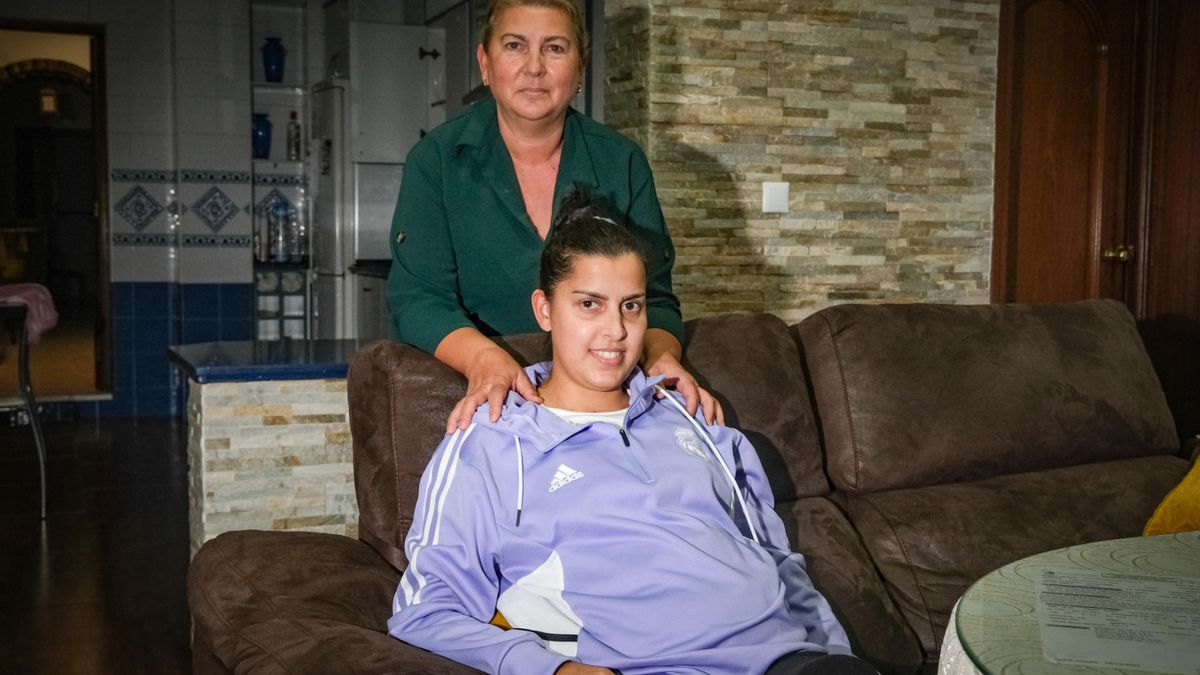
Remedios Montañés, convalecientes en casa, con su madre Manuela.
Una patología más o menos común se complicó hasta llevar al límite de la vida el cuerpo de esta pacense de 27 años. Empezó el pasado 16 de enero con un cólico nefrítico (en el riñón); pero las piedras que lo habían provocado se movieron, le taponaron la vejiga y le causaron un una infección generalizada que le fulminó los riñones. Uno de los tratamientos que tuvieron que usar para evitar que muriera fue tan agresivo que acabó necrosándole los pies por falta de riego sanguíneo y han tenido que amputarle la mayor parte de ellos. «Pero me salvaron la vida», dice ella en contraposición. Y no es poco. Algunos trabajadores de la UCI aún recuerdan el alboroto que se formó en la puerta del hospital con el recibimiento que la familia dio a Reme (como la conocen en su entorno y entre la plantilla de la UCI) cuando se pudo marchar por fin a casa.
Al final salió bien
El caso de Ramón Manso guarda algunas similitudes con el de Reme en cuanto a que un problema de salud más o menos común se complicó también hasta casi matarle. A él fue hace 20 años. Aún no se había producido en las UCI la revolución tecnológica que monitoriza la situación del paciente al minuto y las tasas de mortalidad en ellas duplicaban a las actuales. Pero para Manso, igual que todo empezó a saliendo mal, al final terminó de la mejor forma posible.

Ramón Manso pasó un mes en la UCI hace 20 años.
El detonante fue un dolor abdominal que resultó ser una peritonitis que le llevó directo a a UCI del Hospital San Pedro de Alcántara el 5 de diciembre de 2002, por una infección generalizada y un fallo multiorgánico. Despertó el 6 de enero, día de Reyes, sin saber qué había pasado, aunque los compañeros (era matrón en ese mismo hospital) no tardaron en ponerle al día de lo poquito que había faltado para que su historia hubiera terminado ahí. «Me contaron que hubo bastantes noches en las que pensaron que esa sería la última para mí», recuerda. Y eso le hizo sentir que tenía una nueva oportunidad en la vida que no podía desaprovechar: «Volví a nacer en esa UCI. Desde el celador al jefe del servicio, son equipos increíbles, y las UCI para mí son sitios de culto porque renací allí».
«La pandemia nos enseñó lo dura que era la soledad en el paciente y la familia»
«En la pandemia aprendimos que la soledad, cuando está cerca la muerte, es difícil de gestionar para los enfermos y también para las familias. Y lo que nos enseñó ese momento nos ha llevado a hacer cambios, a poner en marcha un proceso de humanización de la UCI», reflexiona Luis López Sánchez, Jefe de Servicio de Medicina Intensiva del Complejo Hospitalario Universitario Badajoz. Es una de las lecciones que la peor crisis sanitaria en un siglo les ha dejado y el hecho que ha espoleado la puesta en marcha en las UCI de procesos para ir más allá de la medicina. «Queremos que sea una UCI de puertas más abiertas», dice el especialista sobre lo que implica esa humanización. «Hasta ahora nos centrábamos más en la parte sanitaria y no cuidábamos tanto otros aspectos emocionales que hemos visto en estos dos últimos años que son importantes», asume.

Equipo de UCI del Hospital Universitario de Badajoz.
Ya se han dado los primeros pasos en complejos hospitalarios como los de Cáceres y Badajoz. En 2021 arrancaron con la musicoterapia a través de la Asociación Extremeña de Musicoterapeutas (Aexmu), por sus efectos positivos sobre algunos pacientes: «vimos que reducía la necesidad de sedación en algunos y que calmaba a otros que estaban inquietos», reconoce el doctor López Sánchez. Son los propios facultativos los que determinan qué enfermos pueden beneficiase de la terapia.
Ahora trabajan para ampliar en los próximos meses las visitas de las familias en el complejo pacense (ahora solo se entra a las 13.00 horas); y ya tienen listo el cronograma para que vayan pasando de forma progresiva durante varias horas al día. «A partir del mes de febrero se podrá entrar durante todo el día», dice. No se trata solo de que las familias les visiten, sino de que puedan colaborar con procesos de asistencia al paciente como la fisioterapia o ayudar a darles de comer a los puedan hacerlo. «Las UCI son muy cerradas y hay que abrirlas», insiste.
Superar reticencias
Las principales reticencias han estado siempre en que las medidas que tienen que usar en ocasiones para salvar a estos pacientes son muy agresivas y con un enorme impacto visual. «Las intubaciones o las maniobras de reanimación cardiopulmonar pueden ser traumáticas visualmente y eso no tiene por qué verlo la familia. Pero es una actitud paternalista no permitirles estar en otros momentos, cuando la incertidumbre y el hecho de no ver a su familiar, lejos de favorecer a su entorno, le perjudica», insiste.
Está convencido de que es el camino y avala esa tesis con las experiencias que hay ya en marcha en otros hospitales de España: «En los sitios en los que ya se ha instaurado la humanización, no solo no se ha alterado el trabajo en la UCI para los profesionales, sino que las familias se regulan mucho mejor, sabe cuando deben entrar y cuando tienen que salir; la relación de los equipos con las familias ha mejorado y las reclamaciones también se han reducido».

